全サービスの改正記事も残り少なくなりました。ここまで全サービスやろうとすると、正直大変で他にも実地指導に向けた記事等書きたい気持ちです(;^_^Aですが、ここまでやったからには残り書ききりたいと思います。今回も特別養護老人ホーム編と同じで、重要ポイントや気になる点のみをピックアップしていきたいと思います。
老健の役割の明確化
今回の改正で老健の役割が明確化されました。老健の役割は今後在宅復帰・在宅療養支援ということになります。その役割の具体的な変化として報酬体系に変化がありました。
従来型の基本報酬については、一定の在宅復帰・在宅療養支援機能を有するものを基本型として評価することとし、メリハリをつけた評価とする。
と明記された上で、大きく4つの変更点があります。
- 今までの評価方法に加えて、入所後のスムーズな在宅復帰を目指した取り組み及びリハビリ専門職の手厚い配置をすることで評価されます。
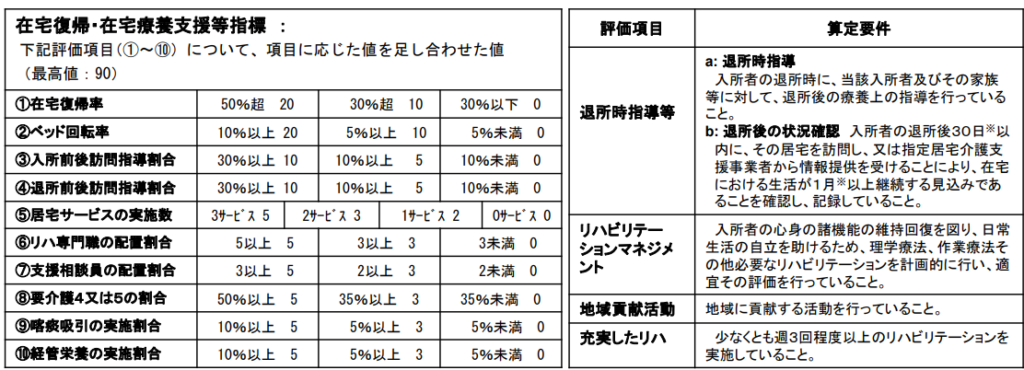
- 現行の在宅強化型の要件に加え、*在宅復帰・在宅療養支援等指標が加わり、要件を満たすことで高い評価となります。
- 基本報酬における「療養型」と「療養強化型」の区分がなくなります。
- 退所時指導加算のうち試行的な退所に係るものについては、利用者ごとのニーズによって対応が異なることから、試行的退所時指導加算として、評価する。
*在宅復帰・在宅療養支援等指標とは
加算
療養体制維持特別加算
「療養型」と「療養強化型」は報酬が一元化されましたが、重度者への対応にて要件を満たした場合、より高い加算を得ることができます。
| 改定前 | 改定後 |
| 療養体制維持特別加算 27単位/日 | 療養体制維持特別加算(Ⅰ)27単位/日 |
| 療養体制維持特別加算(Ⅱ)57単位/日(新設) |
◆要件
療養体制維持特別加算(Ⅱ)
- 入所者等のうち、喀痰吸引若しくは経管栄養が実施された者が20%以上及び著しい精神症状、周辺症状若しくは重篤な身体疾患又は日常生活に支障を来すような症状・行動や意志疎通の困難さが頻繁に見られ、専門医療を必要とする認知症高齢者の割合が50%以上であること。
かかりつけ医連携薬剤調整加算
多剤投薬されている入所者の処方方針を介護老人保健施設の医師とかかりつけ医が事前に合意し、その処方方針に従って減薬する取組みをすることで加算をとることができます。
◆単位
かかりつけ医連携薬剤調整加算 125単位/日
◆要件
以下の入所者に対し、処方する内服薬の減少について退所時又は退所後1月以内に当該入所者の主治の医師に報告し、その内容を診療録に記載した場合は、当該入所者1人につき1回を限度として、当該入所者の退所時に加算する。
- 6種類以上の内服薬が処方されており、処方の内容を介護老人保健施設の医師と当該入所者の主治の医師が共同し、総合的に評価及び調整し、当該入所者に処方する内服薬を減少させることについて合意している者
- 当該合意された内容に基づき、介護老人保健施設の医師が、当該入所者に処方する内服薬について、入所時に処方されていた内服薬の種類に比べ1種類以上減少させた者
- 退所時において処方されている内服薬の種類が、入所時に比べ1種類以上減少している者
所定疾患施設療養費
特定の疾患などで老健で処置ができない場合に、外部の医療機関と連携することで評価されます。
| 改定前 | 改定後 |
| 所定疾患施設療養費 305単位/日 | 所定疾患施設療養費(Ⅰ) 235単位/日 |
| 所定疾患施設療養費(Ⅱ) 475単位/日(新設) |
◆要件
所定疾患施設療養費(Ⅱ)
- 診断及び診断に至った根拠、診断を行った日、実施した投薬、検査、注射、処置の内容等を診療録に記載していること。
- 前年度における当該入所者に対する投薬、検査、注射、処置等の実施状況を公表していること。
- 医師が感染症対策に関する研修を受講していること。